Anualmente, dezenas de milhares de brasileiras recorrem às técnicas de fertilização assistida para se tornarem gestantes. Porém, apesar de utilizados há décadas, e com importantes desenvolvimentos ao longo do tempo, estes procedimentos estão longe de se mostrarem infalíveis, e os resultados positivos são condicionados por diversos fatores. Agora, uma nova pesquisa está buscando desenvolver recursos de inteligência artificial (IA) para apoiar o trabalho dos embriologistas e auxiliar a seleção dos embriões com mais chances para uma gestação de sucesso.
A pesquisa vem sendo conduzida ao longo de 11 anos pelos pesquisadores Marcelo Fábio Gouveia Nogueira e José Celso Rocha, ambos do Departamento de Ciências Biológicas da Unesp, campus de Assis. Em artigo recente, publicado no jornal Fertility & Sterility, juntamente com outros colaboradores, os pesquisadores relatam os bons resultados obtidos pelo treinamento de dois sistemas de inteligência artificial, ambos pertencentes à categoria das redes neurais artificiais, na identificação dos blastocistos humanos com melhores chances de promover a gestação e o nascimento.
A fertilização in vitro (FIV) é uma técnica de reprodução assistida na qual o encontro do espermatozoide com o ovócito ocorre em um ambiente laboratorial — daí o termo “in vitro”. A partir desse passo inicial, os embriões são formados e cultivados no laboratório, até o momento de serem transferidos para o útero da mulher. A técnica foi realizada com sucesso pela primeira vez em 1978, pelos ingleses Patrick Steptoe e Robert Edwards. Já, no Brasil, o primeiro “bebê de proveta” foi a paranaense Anna Paula Bettencourt Caldeira, nascida em 1984. Desde então, a técnica de fertilização in vitro vem sendo estudada e melhorada de maneira a alcançar taxas de sucesso cada vez maiores.
Segundo a Associação Brasileira de Reprodução Assistida, a taxa de sucesso da FIV pode alcançar até 50%. Porém, esse é um percentual difícil de determinar, uma vez que as probabilidades variam de caso a caso e dependem de fatores como a idade e o estilo de vida de cada mulher. Dados do Serviço Nacional de Saúde da Inglaterra apontam para taxas de sucesso menores: em 2019, 32% dos tratamentos em mulheres abaixo de 35 anos resultaram em nascimentos, porcentagem que cai à medida que sobe a faixa etária e chega a 4% para mulheres acima de 44 anos.
Já dados do Relatório do Sistema Nacional de Produção de Embriões de 2022 apontam que em 2021, no Brasil, foram transferidos 91.962 embriões, que deram origem a 27.861 gestações. É importante notar que pode ser feita a transferência de mais de um embrião simultaneamente, com o objetivo de aumentar as chances da gravidez, e isso também afeta a obtenção de estatísticas mais precisas sobre a porcentagem de gestações geradas por FIV.
Na técnica, a transferência pode ocorrer entre o segundo e o quinto dia do desenvolvimento embrionário, etapa em que se forma o blastocisto. Neste estágio de desenvolvimento é possível analisar com mais detalhes todos os elementos do embrião considerados relevantes para gerar a gravidez. É nesse estágio que as clínicas de fertilização procedem à classificação dos embriões, que é feita principalmente com base na análise visual dos embriologistas.
“Basicamente o que os embriologistas fazem é observar. Eles pegam uma foto e vão ver se o ajuntamento de células está coeso, se o blastocisto está homogêneo em termos de textura e de cor. Também avaliam se a camada de células que vai dar origem a parte da placenta, chamada de córion, não apresenta falhas”, explica o professor Nogueira. Cada uma dessas características é denominada marco biológico. A partir da análise dos marcos presentes nas fotos dos blastocistos, os embriologistas determinam se o embrião pode ser classificado como bom, médio ou ruim.
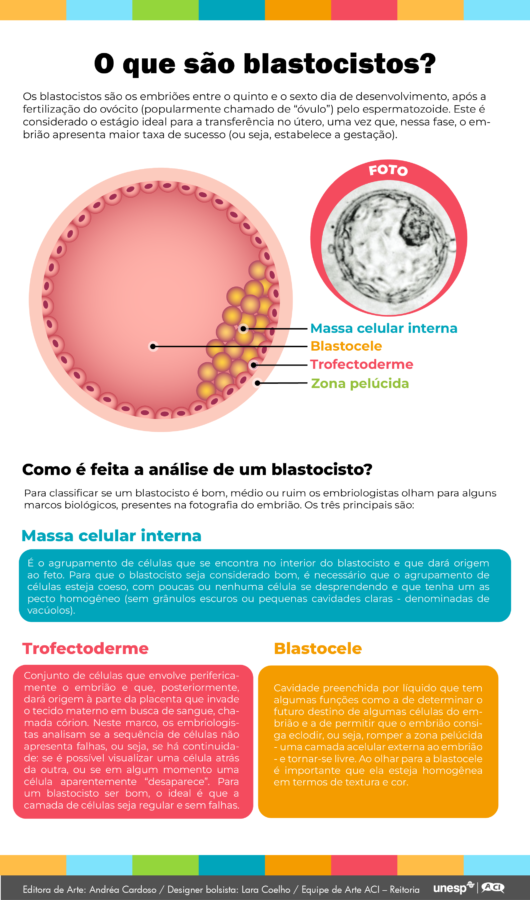
Uma representação matemática do embrião
O objetivo da pesquisa é capacitar sistemas de inteligência artificial para procederem à análise com mais eficácia, mirando um aumento na taxa de gestações. Para isso, os pesquisadores treinaram diferentes tipos de redes neurais artificiais com fotos de 415 blastocistos. Como as redes neurais artificiais não interpretam imagens, é preciso que exista uma representação numérica associada a cada fotografia a ser avaliada. Para obter essa representação, cada imagem passa por um software que processa diversas informações na forma números. Estas incluem as áreas que apresentam mais ou menos brilho; as áreas com número maior ou menor de pixels; a área do embrião propriamente dito; e a área da massa celular interna (região que dará origem ao feto) entre outros dados relevantes. Posteriormente, esses números, também chamados de variáveis numéricas, serão inseridos na inteligência artificial que irá operar a análise.
“O programa de processamento de imagem extrai variáveis numéricas que representam matematicamente e de forma fidedigna a imagem biológica do embrião. São essas variáveis numéricas que vão municiar a inteligência artificial para que ela aponte para o embrião uma classificação melhor ou pior”, explica Nogueira. Rocha diz que os estudos já demarcaram nada menos do que 33 variáveis relevantes para análise pela rede neural artificial para estabelecerem um veredito sobre a qualidade do embrião.
Além das redes neurais artificiais, os pesquisadores também utilizam outra técnica de inteligência artificial, chamada de algoritmo genético. Neste sistema, a IA seleciona as melhores redes neurais artificiais para procederem à análise, e as recomenda para os pesquisadores. “Pode haver centenas de redes neurais artificiais que nos proporcionam boa acurácia para determinar qual pode ser o melhor embrião. Como saber qual a melhor entre elas? O algoritmo genético vai nos dar essa informação”, explica Rocha. Na recente publicação Application of Artificial Intelligence on Vitrified/Warmed Embryos: Prediction of Live Birth from Post-Warmed Blastocyst Dynamics, o grupo de cientistas trabalhou com as duas redes neurais artificiais que foram consideradas as melhores pelo algoritmo genético. A opção por estes dois sistemas permitiu alcançar uma taxa de sucesso nas previsões de 75% com um dos sistemas e de 73,8% com o outro. Estes percentuais representam um ganho de mais de 20% em comparação às análises oculares tradicionais conduzidas pelos embriologistas.
Nogueira e Rocha explicam que o uso combinado de duas redes neurais artificiais para a avaliação dos embriões eleva as chances de acerto. Em estudos mais recentes, o grupo de pesquisadores está utilizando três sistemas de IA e adota os resultados que mais se repetem nas avaliações de todos, também chamados de moda. “Se pegarmos as três melhores IAs e submetermos o mesmo embrião à analise delas, o resultado obtido será mais robusto do que o de uma rede apenas. Isso acontece porque mesmo a melhor rede pode dar algum resultado discrepante. Eventualmente, isso acontece. Ao usarmos três IAs, vamos poder comparar com os resultados da segunda e da terceira e conferir se mostram a mesma coisa”, diz Nogueira. No futuro, os pesquisadores esperam testar programas que rodem cinco redes neurais artificiais.
Rocha diz que os sistemas de IA foram treinados a partir do banco de dados da clínica Huntington, montado por embriologistas da instituição. “Teoricamente a IA foi treinada por excelentes embriologistas, então sua resposta deve ser boa também. Portanto, um sistema que compreendesse cinco redes neurais artificiais seria o equivalente a ter cinco ótimos embriologistas analisando o embrião”, diz.
Nogueira enfatiza que os sistemas de IA não devem ser vistos como substitutos para os embriologistas, e sim como ferramenta para auxiliar nas análises. “A inteligência serve para ajudar o profissional. Ela pode proporcionar mais segurança na análise de casos em que o embriologista esteja em dúvida, ou naqueles dias em que ele esteja mais cansado e perceba que está perdendo o foco”, diz Nogueira.
No futuro, testes em mais clínicas
Para testar a viabilidade do uso de inteligência artificial na análise de blastocistos, a equipe de pesquisadores desenvolveu um protótipo de uma interface amigável do usuário, que está sendo utilizada há dois anos por embriologistas na clínica Huntington Medicina Reprodutiva, na cidade de São Paulo. Desde então, o programa já foi testado com aproximadamente 100 embriões. Rocha, porém, reitera que o programa está em fase de testes, e que a decisão final sobre qual embrião deve ser transferido cabe sempre ao embriologista responsável.
A intenção é desenvolver um programa intuitivo e que, futuramente, seja replicável para comercialização em outras clínicas. Com isso em mente, os pesquisadores têm colaborado com os sócios e os embriologistas da Huntington Medicina Reprodutiva para aprimorar tanto a interface do programa, ouvindo comentários e sugestões, como também aperfeiçoar a capacidade de análise, procurando avaliar se o uso de mais redes neurais artificiais se reflete em taxas mais elevadas de sucesso. “Nós criamos uma interface toda visual e amigável que está em uso em São Paulo. Três redes rodam a imagem, a gente faz um algoritmo que pega a moda e é a moda que é apresentada visualmente como resultado para os embriologistas”, explica Nogueira.
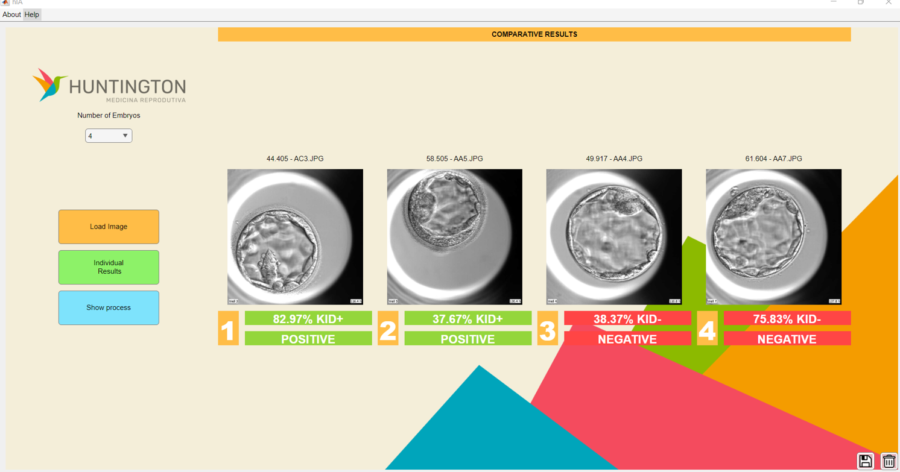
Atualmente, os pesquisadores avaliam a possibilidade de aumentar de três para cinco o número de redes neurais empregadas em combinação. Porém, Nogueira destaca que tal medida só valerá a pena se for realmente verificado um aumento considerável da taxa de sucesso. Por enquanto, com a utilização de três redes neurais, a taxa de acerto do programa usado na rotina da clínica tem variado entre 65% e 70%.
Outro ponto a ser aperfeiçoado, e que os pesquisadores reconhecem como uma fraqueza do programa, é fazer com que os sistemas de IA também recebam dados referentes à mãe e ao doador do espermatozoide para que, assim, seja possível entabular uma análise mais completa do cenário no qual o embrião irá se desenvolver.
“Além da imagem do embrião, a inteligência artificial deveria receber 20, 30, 40 variáveis da mulher. Qual o peso dela? Qual é o índice de massa corporal? Qual é a sua idade? Ela teve histórico de depressão? Esses dados podem ajudar a inteligência a entender o corpo da mulher, que é onde a gestação se desenvolve”, explica Nogueira, que reforça a necessidade também de informações relativas ao homem. “O embrião é composto por gameta masculino mais o gameta feminino, então é claro que inserir dados do sexo masculino é importante.” Os pesquisadores defendem que o resultado seria uma imagem biologicamente mais completa o que, em teoria, permitiria aumentar o poder preditivo das redes.
Mesmo com todas as possibilidades de incremento e melhorias na FIV, Nogueira permanece cauteloso sobre até onde é possível aumentar os índices de previsões corretas. Segundo o pesquisador, dificilmente se chegará a um cenário onde as redes sejam capazes de apresentar uma taxa de acerto próxima aos 90% na previsão de nascimentos. O cientista lembra que para a biologia a vida não é um fenômeno hermético, controlado. Uma vez que o embrião sai do controle do ambiente laboratorial e é implantado na mulher, está à mercê de cenários que as redes não são capazes de prever.
“A IA pode indicar que o embrião vai se transformar em um bebê. Mas estamos falando de um ser humano que vai ganhar um embrião e por nove meses a IA não sabe o que esse ser humano vai fazer. É possível que a mulher receba o embrião e o marido depois perca o emprego, o que pode fazer com que ela fique depressiva. A mulher pode ou não usar drogas, pode ou não beber álcool, dormir bem ou mal…Tudo isso influencia na gestação. A IA não tem como saber isso”, destaca Nogueira. Por isso, o foco dos pesquisadores atualmente é conseguir alcançar uma taxa de previsão entre 70% e 72% que seja reprodutível, ano após ano, entre diferentes clínicas. A expectativa é que, ao empregar as cinco redes neurais, o programa consiga alcançar essa taxa de acerto. Para constatar se este percentual também pode ser observado em outros ambientes, os cientistas estão planejando que, na próxima etapa da pesquisa, o programa seja utilizado em outras cinco clínicas.
“Queremos fazer testes em outros lugares para examinar se o programa é robusto e será capaz de mostrar o mesmo acerto em todas as clínicas. Porque cada clínica tem um embriologista diferente. A gente sabe que existem algumas variações entre as clínicas, e um embrião pode sair com um pouco de diferença no visual… E o programa tem que conseguir manter a capacidade de previsão em todas essas circunstâncias”, diz Nogueira.
Imagem acima: Deposit photos
