Em 11 de março de 2020, a Organização Mundial da Saúde emitiu uma nota anunciando que passaria a caracterizar o avanço da covid-19 pelo globo como uma pandemia. Por ocasião do anúncio, o vírus SARS-CoV2, causador da moléstia, já havia sido encontrado em 118 países, ensejado 118 mil casos e feito 4,2 mil vítimas fatais. Porém, o autor da nota, o presidente da OMS, Tedros Ghebreyesus, procurou evitar que o posicionamento da instituição pudesse dar margem a sentimentos de pânico, e fez questão de inserir no texto passagens para sinalizar que a crise poderia ser superada antes que se tornasse pior. “Nunca vimos uma pandemia provocada por um coronavírus. E nunca vimos uma pandemia que, ao mesmo tempo, pode ser controlada”, escreveu. “Vários países demonstraram que esse vírus pode ser suprimido e controlado. Não podemos dizer isso em voz alta o suficiente ou com clareza ou frequência suficiente: todos os países ainda podem mudar o curso dessa pandemia.”
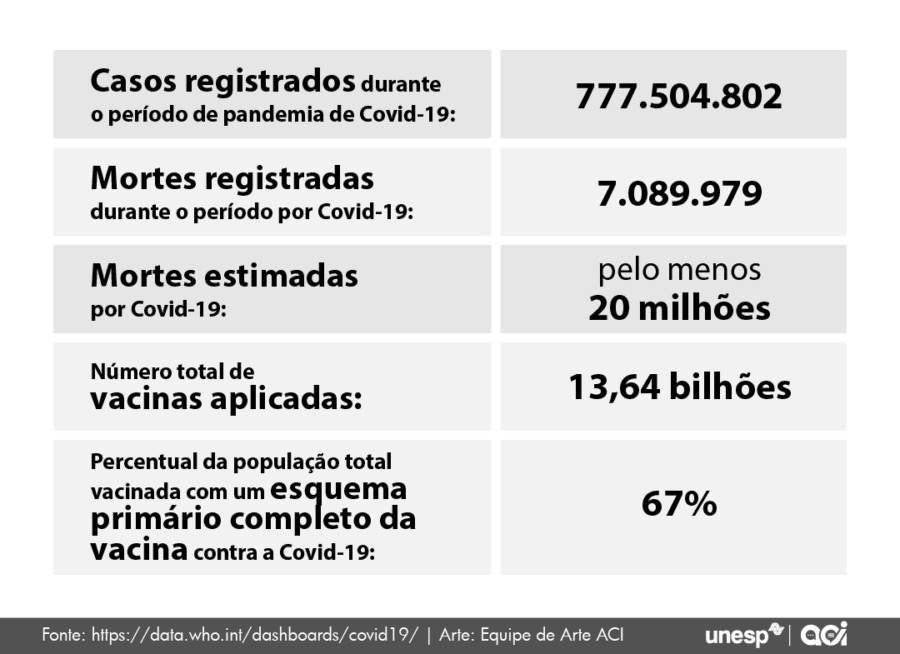
Cinco anos depois, sabemos o que decorreu. Só no Brasil, o número de vítimas fatais montaria a 700 mil; em todo o mundo, a OMS estima que tenha alcançado a marca dos 20 milhões. Em paralelo ao início da emergência, uma intensa campanha de desinformação varreu o planeta com a intensidade de um furacão, prejudicando a adoção de importantes medidas de combate ao vírus, como o isolamento social, o lockdown e até o uso de mascaras. E mesmo a vacina contra a covid-19, cujo surgimento em 2021 marcaria o real ponto de virada contra a doença, seria alvo de uma saraivada de falsas acusações que perdura até hoje.
Por ocasião do quinto aniversário da declaração da pandemia de covid-19, o Jornal da Unesp conversou com o infectologista Alexandre Naime Barbosa, chefe do departamento de infectologia, dermatologia, diagnóstico por imagem e radioterapia da Faculdade de Medicina de Botucatu e diretor científico da Sociedade Brasileira de Infectologia, para lançar um olhar em perspectiva sobre aquele que foi o maior desafio de saúde pública enfrentado pela humanidade neste século 21. Leia abaixo a entrevista.
*****
Esse dia 11 marca o quinto aniversário da declaração do estado de pandemia da covid-19 por parte da Organização Mundial da Saúde. Podemos dizer que vencemos o vírus SARS-CoV-2? Ele não representa mais uma ameaça em nenhum lugar do planeta?
Alexandre Naime: Na verdade, o mais correto seria dizer que nós aprendemos a conviver com o SARS-CoV-2. O SARS-CoV-2 surgiu de forma intempestiva e com uma taxa de mortalidade muito alta porque, uma vez que era algo completamente novo, não havia entre os seres humanos qualquer tipo de resposta imune contra ele.
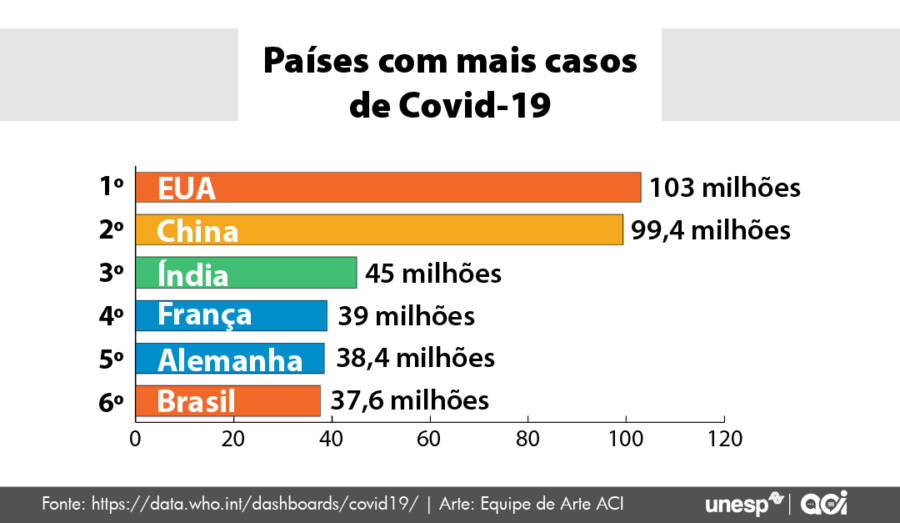
Isso acabou levando a mais de 7 milhões de óbitos registrados no planeta, e esse é o número dos que foram contabilizados. Estudos conduzidos por grupos mundiais de renome apontam que o número total pode ser duas ou até três vezes maior, chegando a 20 milhões de óbitos. Tudo isso aconteceu, de forma mais intensa, principalmente nos três primeiros anos, entre 2020 e 2023.
E durante esse tempo, tivemos dificuldades enormes de enfrentamento que demandaram medidas drásticas como isolamento social, lockdown, uso de máscara, diminuição ou interrupção completa de atividades de trabalho e de ensino. E, realmente, a letalidade no início era muito alta, chegando a 10%, 15% nas populações mais vulneráveis como idosos e imunossuprimidos.
A partir de 2021 houve o advento das vacinas, e elas mitigaram bastante o aspecto da gravidade da doença. Não o aspecto de infecção, mas de hospitalização e de óbito. Com o tempo essas taxas foram caindo, e a taxa de vacinação foi aumentando. E também verificaram-se mudanças na conformação do SARS-CoV-2, mudanças genéticas. A partir do final de 2022, houve a predominância de uma variante chamada ômicron, que é menos patogênica do que os vírus ancestrais que predominaram de 2020 até final de 2022.
Agora, nesse último ano de 2024, tivemos uma situação distinta, na qual o vírus já não causa uma mortalidade grande porque a maior parte da população possui o que chamamos de imunidade híbrida: ou foram vacinadas, ou já tiveram contato com o vírus, ou ambas as coisas, que aliás é o mais comum. E, na imensa maioria dos casos, uma pessoa que não pertença aos grupos de vulnerabilidade alta, como os idosos ou imunossuprimidos ou crianças não vacinadas, vai experimentar uma doença leve.
Mas é fato que, só no ano passado, aqui no Brasil tivemos 6.000 óbitos por COVID-19, que se concentraram nesses grupos que citei: principalmente de mais idade, pessoas com comorbidade, pessoas imunossuprimidas, crianças, e, dentro desses grupos, principalmente pessoas que não estão corretamente vacinadas.
É por isso que disse que aprendemos a conviver com o vírus. Não o vencemos completamente, ele não desapareceu e nunca irá desaparecer. Ele vai sempre circular de alguma forma. E está se adaptando ao ser humano. Mas, logicamente, não representa mais a mesma ameaça, a mesma emergência em saúde pública que aconteceu lá em 2020.
Houve quem dissesse que a intensidade da pandemia e o grande número de infectados, que alguns estimaram em 800 milhões, e de óbitos foram sinais de que o planeta não estava preparado para enfrentar uma emergência sanitária em escala global. Como você vê essa crítica de despreparo?
Alexandre Naime: Na verdade, houve uma completa descoordenação, uma completa falta de alinhamento político-científico em relação a como enfrentar uma pandemia. Algo que, tenho certeza, ocorre ainda nos dias de hoje. Haja vista as inúmeras fake news, as inúmeras notícias falsas que surgiram naquela época e ainda continuam atacando, por exemplo, o uso de máscara e o isolamento social em situações de emergência, como o que foi necessário durante a época de maior gravidade da doença.
Então, ainda que a resposta inicial da Organização Mundial da Saúde, de declaração de pandemia, de restrição de fluxo de pessoas, fosse talvez um pouco tardia, podendo ter acontecido ainda em fevereiro ou até mesmo janeiro de 2020, muitos países, muitos governos, e muitas celebridades acabaram por desacreditar completamente essas medidas restritivas.
Estudos sorológicos mostram que algo como 70% ou 80% da população global teve contato com o vírus. Estamos falando de 4, 5, 6 bilhões de pessoas.
Você falou em 800 milhões de pessoas infectadas, mas esse é um número muito, mas muito abaixo do que realmente aconteceu. Podemos falar em quatro ou cinco vezes mais casos. Estudos sorológicos mostram que algo como 70% ou 80% da população global teve contato com o vírus. Estamos falando de 4, 5, 6 bilhões de pessoas. Em relação aos óbitos é a mesma coisa. Segundo os registros, foram 7 milhões de óbitos. Mas nem todos os países têm um controle adequado para quantificar esse impacto.
E a gente percebe que até hoje existem críticas em relação às medidas que são adotadas para o enfrentamento de pandemias causadas por vírus respiratórios, como no caso da Gripe Espanhola em 1918. Também naquela época houve muita resistência ao isolamento social e às medidas restritivas, incluindo a Revolta da Vacina. Então, quando se fala que o planeta não está preparado, pode parecer que existiria alguma coordenação global e que é seguida por todo o mundo. Mas isso não existe. Infelizmente, vemos movimentos políticos que querem justamente desacreditar a Organização Mundial da Saúde e outros organismos que cuidam do bem-estar global.
Então, por mais que a gente possua o conhecimento técnico de como enfrentar essas epidemias por vírus respiratórios, e outras que possam surgir, existe um fluxo contrário à ciência que causa um estrago enorme. Sou cético quanto às condições para que se efetive um plano global de combate a uma nova pandemia, mesmo que um tal plano sela elaborado.
Durante o primeiro ano da pandemia, houve um debate intenso sobre os meios mais adequados para controlar o vírus. À época, alguns médicos sustentaram que somente a imunidade de rebanho poderia realmente levar à superação da crise sanitária. Em retrospecto, qual papel a imunidade de rebanho desempenhou? Essas previsões se confirmaram?
Alexandre Naime: De forma nenhuma. Foi mais uma grande falácia, uma grande pseudociência. Porque a imunidade de rebanho funciona quando você tem uma imunidade permanente contra um determinado fator. Primeiro isso não se justificaria. Mesmo que o SarsCov2 criasse uma imunidade de rebanho, seria expor as pessoas a um vírus que tinha uma taxa de letalidade de 3%. É muito alto. O número de vidas perdidas pela adoção de uma medida desse tipo seria muito alto.
Fora que quando você faz medidas de isolamento, de restrição de circulação, você dispersa os casos em relação ao período de tempo. Isso desafoga o influxo de pessoas que vão procurar o serviço de saúde. E um dos grandes gargalos que nós tínhamos, e vamos continuar tendo em epidemias, é a capacidade de atendimento das pessoas que estão doentes.
E outro motivo: como o vírus SARS-CoV-2, apresentou altas taxas mutacionais, pessoas que se infectaram, por exemplo, no primeiro semestre de 2020, pela variante alfa ou beta, no segundo semestre de 2020 ou no segundo ou no primeiro de 2021, já estavam se infectando com a variante Delta ou Gama.
Então, não existe imunidade de rebanho para um vírus que tem uma taxa mutacional muito alta, porque ele faz isso justamente para que possa ocorrer a reinfecção. Há casos, vários, aliás, em que a pessoa passou por três, quatro, cinco episódios de Covid, mostrando que esse conceito não existe para Covid-19.
Existiria se tivéssemos um vírus que não tivesse tanta mutação e uma vacina que promovesse a não infecção. Nesse caso, sempre deixamos muito claro que a vacina contra o COVID não era para evitar a infecção e sim para reduzir a gravidade do quadro.
A vacina contra a COVID, assim como a vacina contra a influenza e a vacina contra a gripe, diminui a chance de você ter um episódio grave e precisar ser hospitalizado ou mesmo de ir à óbito. Mas não impede os episódios leves que, no final das contas, não são o principal problema.
No aspecto do isolamento social e do lockdown, houve políticos que se manifestaram, após o fim da pandemia dizendo que se pudessem voltar atrás, fariam diferente. Que motivos temos para pensar que o lockdown não poderia ser evitado, pelo menos no Brasil?
Alexandre Naime: Os motivos são as evidências científicas que nós temos. Vários estudos, conduzidos no Brasil e no mundo todo, mostraram que o isolamento social é uma das ferramentas mais importantes para evitar, ao longo do tempo, uma concentração maciça de casos.
Vejamos o que ocorreu ainda em janeiro e fevereiro de 2020, na Espanha e na Itália: vários milhares de pessoas, ou vários milhões, foram infectadas em curto espaço de tempo. Os hospitais simplesmente não deram conta de atender a todos, e a mortalidade aumentou demais.
O exemplo contrário veio da Nova Zelândia, que é uma ilha, e promoveu justamente esse isolamento social. E como a mortalidade foi muito menor, não há dúvida alguma. Isso não é discutir a questão do impacto econômico e social.
Agora, esse tipo de discurso negacionista após a pandemia é muito fácil, porque nega as evidências científicas de um evento que, provavelmente, não vai se repetir com tal magnitude nos próximos 10 a 20 anos. É hipocrisia. Se acontecesse novamente, espero que não aconteça em um curto espaço de tempo, esses políticos provavelmente iriam rapidamente rever as incoerências de suas afirmações.
Outra medida muito criticada a posteriori é o do uso de máscaras. Estudos divulgados apos o fim da pandemia sugeriram que a medida se mostrou ineficaz…
Alexandre Naime: A máscara, se usada de forma inadequada em locais inadequados, realmente não impede, ou diminui muito pouco, a transmissão. Se usada corretamente, principalmente por grupos de maior risco, possui uma função muito bem colocada, com alto nível de evidência científica. Tanto é que continua sendo uma ferramenta essencial no controle de diversas infecções transmitidas por via respiratória.
Neste momento, estou aqui no Hospital das Clínicas da Unesp. Existem pacientes internados com covid, com influenza, com meningite e meningite meningococíca, com tuberculose, e não há nenhuma dúvida de que é absolutamente necessário o uso de máscara. Agora, ao ser utilizada por grande parte da população de uma forma que não é a mais adequada, pode se mostrar menos eficaz do que seria num cenário em que fosse manejada da forma correta.
Então é outra falácia afirmar que as máscaras não funcionaram. Elas não tem função se inadequadamente utilizadas, se não são trocadas com a periodicidade adequada, ou empregadas em ambientes nos quais não são realmente importantes. Porém, há indicação para que sejam usadas, por exemplo, em instituições de longa permanência para idosos. É esse o tipo de reflexão que a gente propõe.
No finalzinho da pandemia começaram a surgir relatos clínicos de pessoas que tinham sido aparentemente curadas da covid, mas continuavam mostrando certas alterações na saúde. Começou-se a falar em covid longa ou síndrome do pós-covid. O que a pesquisa revelou até agora quanto a possível existência de alguma condição como sequela da doença?
Alexandre Naime: Na verdade, aqui no Brasil houve uma grande esforço coletivo para estudar as condições pós-covid. O Ministério da Saúde coordenou esse trabalho, do qual cheguei a participar, e foi criado até um manual de condutas sobre esse tema.
As condições pós-covid são um conjunto de sinais e sintomas que permanecem três meses depois do episódio agudo de covid. Eles incluem dezenas de sintomas, principalmente aqueles da esfera neuropsicológica como fog mental, esquecimento, dificuldade de atenção, depressão, ansiedade. Mas também existem sequelas do ponto de vista respiratório, como restrição do fluxo respiratório, diminuição da capacidade pulmonar, hipóxia permanente. E há também repercussões cardíacas, como interações no ritmo eletrocardiográfico, diminuição da capacidade de bombeamento de sangue.
Isso tudo porque, em algumas pessoas, o covid atua, na fase inicial, como um gatilho para uma inflamação crônica. E desperta muitas vezes, nessas pessoas, muitas dessas condições pós-covid. Eu citei algumas, mas elas são muito mais amplas.
Ela funciona muito como uma síndrome da fadiga crônica. Os indivíduos afetados experimentam perda da capacidade produtiva. E representa um impacto sobre a saúde pública, não só brasileira, como também mundial.
Recentemente, pesquisadores da China anunciaram a descoberta de outro coronavírus, o HKUOS COVID-2. O que sabemos sobre ele? É possível que venha a representar uma ameaça no futuro?
Alexandre Naime: Por enquanto, não. Esse vírus foi identificado em morcegos e possui uma “porta de entrada” para as células humanas que é a mesma usada pelo Sars-CoV-2, o Sars-CoV-2 original, e o Sars-CoV-1, que é o receptor de angiotensina 2, o receptor K2.
Então, ele potencialmente poderia adentrar em células humanas. No entanto, nunca foi encontrado fora de morcegos. Agora vai haver um monitoramento quanto à possibilidade de o vírus ser encontrado em outros animais próximos a morcegos, como roedores e macacos. Esse é um alerta que já tinha sido levantado pela própria epidemia da COVID-19, da necessidade do monitoramento de animais que têm facilidade para abrigar vírus que podem afetar seres humanos.
Spillover é um termo científico para designar quando um vírus que está em animais se adapta para seres humanos. Foi o que aconteceu com o vírus SARS-CoV-2 e deu origem à COVID-19, e o que aconteceu no passado com o vírus HIV.
Essa vigilância é muito importante, porque a qualquer momento pode acontecer o que a gente chama de spillover. Spillover é um termo científico para designar quando um vírus que está em animais se adapta para seres humanos. Foi o que aconteceu com o vírus SARS-CoV-2 e deu origem à COVID-19, e o que aconteceu no passado com o vírus HIV. Então são vários exemplos que nós temos aí de zoonoses, de doenças que se iniciam em animais e que nós precisamos monitorar para entender qual o risco de adaptação ao ser humano.
Qual o legado deixado pelo esforço global coletivo para combater a COVID 19? Somos mais capazes de enfrentar uma eventual nova ameaça de saúde global?
Alexandre Naime: Do ponto de vista científico, a resposta é sim. Temos cada vez mais mecanismos tecnológicos e científicos. A descoberta desse novo coronavírus na China esse ano mostra isso.
Nossos sistemas de vigilância são mais aprimorados, com uma possibilidade de realizar rapidamente novos testes diagnósticos. Temos a capacidade de produzir vacinas, anticorpos monoclonais, antivirais ou outras medicações específicas contra o vírus, ou contra os danos que ele causa, muito mais rapidamente. Nesse aspecto, tivemos um ganho muito grande, aprendemos que podemos trabalhar mais rápido e mais eficientemente.
Por outro lado, do ponto de vista político e de educação e saúde, a covid-19 mostrou que infelizmente nós temos uma dificuldade enorme de comunicação. Porque, com a questão da internet e mídias sociais, todas as pessoas hoje em dia acabam sendo um veículo de informação, ou de desinformação.
E isso é um desafio enorme, porque a partir do momento em que uma fake news, uma pseudociência ganha views, ganha notoriedade, o estrago é enorme. E dentro de uma situação de emergência sempre existem oportunistas, picaretas, pessoas mal-intencionadas. Ou mesmo pessoas mal-informadas.
Então, a questão de como lidar com tudo isso traz um enorme dilema. Infelizmente, por conta do baixo nível de educação em saúde e em ciência, muitas pessoas ainda acreditam em teorias falaciosas e em fake news. Temos que focar a atenção em como comunicar melhor, e como assegurar uma confiança maior na ciência por parte da população.
Imagem acima: Deposit photos